Các biến chứng sau mổ thoát vị đĩa đệm có thể gặp
Mổ thoát vị đĩa đệm thường chỉ được chỉ định cho những bệnh nhân không đáp ứng điều trị bảo tồn hay nội khoa thông thường. Thực tế phẫu thuật đĩa đệm là một hình thức phẫu thuật cột sống, có thể khắc phục được những vấn đề nghiêm trọng ở đốt sống. Mặc dù hiệu quả điều trị dứt điểm cao nhưng bệnh nhân cũng có thể đối mặt với nhiều biến chứng từ nhẹ đến nghiêm trọng.

Phương pháp mổ thoát vị đĩa đệm được thực hiện khi nào?
Theo cấu trúc giải phẫu hình học, cột sống được cấu tạo từ các đốt sống chính với 23 đĩa đệm. Đĩa đệm có vai trò như một tấm cản lực và giảm tải những tác động của lực lên đốt sống. Vì tế nên đặc tính của đĩa đệm là tính thích ứng, đàn hồi cao, đĩa đệm có thể chun giãn ở mức nhất định nhờ cấu tạo của vòng sợi và dịch chuyển sinh lý. Nhờ có đĩa đệm mà khi chúng ta bật người hay cử động cột sống đột ngột không xảy ra chấn thương. Đĩa đệm có hình dạng vòng phẳng dẹt, nằm chen giữa các đốt sống, trong mỗi đĩa đệm có chứa lớp nhân nhầy, vòng sợi và mâm sụn.
Thoát vị đĩa đệm xảy ra khi cột sống bị tổn thương do va chạm, hoặc do viêm nhiễm khiến màng bao xơ nứt vách. Từ các vết nứt này mà lượng nhân nhầy theo đó thoát ra ngoài, tạo thành những khối u nằm ngoài cột sống. Nhân nhầy chính là nguyên nhân gây ra những cơn đau lưng, đau cột sống khi chúng nằm chèn ép lên hệ thống dây thần kinh dọc đốt sống. Thoát vị đĩa đệm là một căn bệnh xương khớp nguy hiểm, có thể ảnh hưởng đến khả năng vận động lâu dài. Nếu như không điều trị sớm, nhân nhầy có thể gây tổn hại đến dây thần kinh chi phối hoạt động các chi.
Ban đầu phương pháp điều trị thoát vị đĩa đệm được áp dụng là điều trị bảo tồn và sử dụng thuốc. Hình thức điều trị này không thể hồi phục lại cấu trúc cột sống như ban đầu nhưng hậu quả điều trị có thể cải thiện ở mức 80 – 90%. Đối với những trường hợp nặng hơn, tổn thương ngoài tầm kiểm soát của thuốc thì phương pháp mổ thoát vị đĩa đệm mới được thực hiện.
Trước khi được chỉ định mổ, bệnh nhân bắt buộc phải trải qua nhiều bước xét nghiệm, thăm khám lâm sàng và đánh giá hình ảnh CT, MRI. Thông qua những chẩn đoán này, bác sĩ sẽ đánh giá được nguyên nhân gây thoát vị đĩa đệm là do chấn thương, viêm cột sống, hay do đĩa đệm bị lệch và chèn ép lên dây thần kinh.
Mổ thoát vị đĩa đệm có nguy hiểm không?
Điều trị thoát vị đĩa đệm bằng hình thức mổ có ưu điểm là tỷ lệ thành công cao, sau điều trị bệnh nhân có thể vận động bình thường. Tuy nhiên phần lớn bệnh nhân cũng nhận định sau khi mổ thoát vị đĩa đệm, vận động trở nên kém linh hoạt và các cơn đau lưng tái phát thường xuyên hơn. Đây được cho là những di chứng để lại sau phẫu thuật, khi cấu trúc cột sống không còn cấu trúc nguyên sơ ban đầu. Ngoài ra các biến chứng sau mổ thoát vị đĩa đệm có thể xảy ra hay không còn phụ thuộc vào phương pháp mổ.
- Mổ hở: Nguy cơ biến chứng sau mổ hở chiếm tỷ lệ cao nhất, tuy nhiên phương pháp này vẫn được nhiều bệnh nhân lựa chọn do hiệu quả tương đối cao và mức chi phí điều trị thấp.
- Mổ nội soi: phương pháp mổ nội soi có chi phí cao hơn mổ hở thông thường, tuy nhiên người bệnh bình phục nhanh và ít để lại di chứng sau mổ.
- Mổ vi phẫu: Đây là hình thức điều trị thoát vị đĩa đệm tiên tiến nhất hiện nay. Mổ vi phẫu được xem là một phát kiến trong nền y học vì can thiệp hoàn toàn dựa trên công nghệ kỹ thuật, đảm bảo an toàn và tính thẩm mỹ cao cho bệnh nhân.
Tại Việt Nam hiện nay, hơn 60% các ca mổ thoát vị đĩa đệm là phương pháp mổ hở. Trong đó có nhiều trường hợp bệnh nhân được mổ nội soi nhưng do sai sót hoặc tai biến xảy ra trong khi mổ mà phải chuyển sang phương pháp mổ hở. Do đó tỷ lệ biến chứng sau mổ thoát vị đĩa đệm vẫn thường được cảnh báo trước đến bệnh nhân và người nhà.
Cảnh giác biến chứng sau mổ thoát vị đĩa đệm
Theo một nghiên cứu tại Anh Quốc, tỷ lệ tái phát và biến chứng sau mổ thoát vị đĩa đệm chiếm khoảng hơn 70% tỷ lệ bệnh nhân. Trong đó có khoảng 5,4 % trường hợp các triệu chứng xuất hiệu sau 3 tháng đầu và tỷ lệ còn lại xuất hiện sau 5 – 10 năm sau phẫu thuật. Đây cũng là nguyên nhân vì sao mà các bác sĩ chuyên khoa Xương khớp không đánh giá cao phương pháp điều trị phẫu thuật, mặc dù khả năng khắc phục tổn thương cột sống gần như tuyệt đối.
Tuy nhiên những biến chứng này cũng có mức động nhẹ đến nặng nhất định. Biến chứng nhẹ thông thường như đau hay nhiễm trùng có thể xử lý nhanh bằng thuốc giảm đau bằng kháng sinh. Cụ thể nếu bệnh nhân đã hoặc đang mắc phải căn bệnh này cần hiểu rõ những biến chứng có thể đối mặt sau khi phẫu thuật thoát vị đĩa đệm. Cụ thể:
Biến chứng nhiễm trùng
Hiện tượng nhiễm trùng cột sống hoặc nhiễm trùng vết mổ là một trong những biến chứng thường gặp sau phẫu thuật. Ở phương pháp mổ hở thông thường, bệnh nhân sẽ được rạch một đường dài tại vị trí đốt sống để can thiệp trực tiếp đến đĩa đệm bị thoát vị. Trong trường hợp vết mổ không được khâu lại khéo léo, hoặc do quá trình chăm sóc vết mổ không cẩn thận khiến vết mổ nứt và chảy máu thì tình trạng nhiễm trùng rất có thể xảy ra.
Nhiễm trùng do vi khuẩn hoặc ký sinh trùng gây ra. Ban đầu chúng chỉ tấn công tại vị trí mổ hở, sau đó chúng có thể đi theo đường máu di chuyển đến ống cột sống quanh các dây thần kinh cũng như các vùng phụ cận. Tình trạng nhiễm trùng nhẹ có thể xử lý nhanh bằng kháng sinh dạng uống hoặc dạng bôi rửa ngoài da. Với những trường hợp nghiêm trọng hơn, bác sĩ sẽ phải cắt chỉ vết mổ để xử lý nhiễm trùng. Có thể nhận biết nhiễm trùng sau mổ qua những cơn đau nhức âm ỉ tại vùng vết mổ, khu vực này cũng có thể sưng và chảy dịch ảnh hưởng đến hoạt động của người bệnh.
Hiếm có trường hợp bác sĩ phải khai thác lại vết mổ để xử lý nhiễm trùng. Nhưng trong đó, một số trường hợp đặc biệt như viêm nhiễm trùng tủy sống hay nhiễm trùng xung quanh dây thần kinh,….bệnh nhân có thể phải phẫu thuật lần hai. Tại vị trí vết mổ cũ sẽ được xác định và làm sạch ổ nhiễm trùng bằng kháng sinh liều cao. Nếu như biến chứng này không được can thiệp kịp thời, bệnh nhân có thể bị nhiễm trùng huyết, hoại tử ảnh hưởng đến tính mạng.
Biến chứng đau nhức kéo dài
Có hơn 1/2 tỷ lệ bệnh nhân thừa nhận sau khi mổ thoát vị thường xuyên gặp phải các cơn đau lưng tái phát nghiêm trọng ở vết mổ. Mặc dù bề mặt vết mổ có vẻ lành lặn và không sưng tấy những bệnh nhân sẽ cảm nhận thấy cơn đau đến từ trong cột sống. Biến chứng này khiến nhiều bệnh nhân lo lắng, tuy nhiên đây lại được xem là di chứng bình thường của những ca phẫu thuật cột số nói chung.
Tình trạng đau có thể xảy ra do cột sống và đĩa đệm đã bị mất hoặc tổn thương về cấu trúc, mặc dù đã được chỉnh sửa qua phẫu thuật nhưng các khiếm khuyết này vẫn không thể phục hồi. Trong quá trình mổ cũng có thể để lại sẹo trên lớp niêm mạc hoặc ảnh hưởng đến bề mặt bao xơ… tại những vùng bị tổn thương, khi máu lưu thông đến có thể bị nghẽn lại và từ đó gây ra những cơn đau trong thời gian ngắn. Đây là nguyên nhân dễ hiểu lý giải vì sau người bệnh thường cảm thấy đau đớn âm ỉ, ngứa râm ran mặc dù đã phẫu thuật thành công.
Bị tổn thương thần kinh

Một trong những biến chứng sau mổ thoát vị đĩa đệm khó xử lý nhất là các tổn thương ở hệ thống dây thần kinh cột sống. Bởi vì cấu trúc cột sống có rất nhiều dây thần kinh nằm dọc, các dây thần kinh này gồm nhiều đường dẫn truyền chính – phụ điều khiển hoạt động của các chi. Nếu như trong quá trình phẫu thuật có sơ sót xảy ra làm đứt dây thần kinh thì khả năng người bệnh sẽ bị rối loạn vận động ở những cơ quan khác.
Phổ biến nhất trong những trường hợp biến chứng tổn thương dây thần kinh là tình trạng tổn thương rễ thần kinh thắt lưng. Biến chứng này thường xuất hiện ở giai đoạn sau khi phẫu thuật thoát vị đĩa đệm vài tháng hoặc vài năm. Dấu hiệu nhận biết là những cơn đau và ngứa âm ỉ dưới lưng theo đường đi của dây thần kinh từ vùng thắt lưng chạy xuống dọc đến đường hông, đùi, cẳng chân, đến bàn chân.
Những triệu chứng này thường bị nhầm lẫn với dấu hiệu bệnh thần kinh tọa. Bệnh nhân bị đau nhiều hơn khi ngồi lâu, đồng thời khi hắt hơi cũng cảm thấy cơn đau nhói nổi bật. Trong trường hợp đã thử nghiệm điều trị với thuốc giảm đau nhưng không có hiệu quả, người bệnh có khả năng biến chứng thần kinh khác như: u rễ thần kinh, viêm màng nhện tủy, viêm dây thần kinh từ chèn ép do xương.
Thoái hóa cột sống
Thông thường thoái hóa cột sống thắt lưng là căn bệnh lão hóa tất yếu của xương khớp, thường xảy ra ở độ tuổi trung niên và cao niên. Tuy nhiên nếu bệnh nhân đã từng trải qua phẫu thuật đĩa đệm, đây cũng có thể là biến chứng đến sớm do suy giảm cấu trúc cột sống. Sau khi trải qua phẫu thuật thoát vị, do ảnh hưởng từ thuốc mà cột sống có thể bị yếu đi nhanh hơn và từ đó xảy ra quá trình thoái hóa.
Ở những bệnh nhân bị thoái hóa cột sống thường không thể điều trị bằng phẫu thuật được nữa. Do chức năng tái tạo những tế bào xương mới bị trì trệ mà xảy ra hiện tượng này, nên điều trị bảo tồn được ưu tiên đặc biệt. Kết hợp song song với các loại thuốc giảm đau, vận động và ăn uống đủ chất vẫn có thể làm chậm quá trình xảy ra thoái hóa.
Tổn thương tủy sống
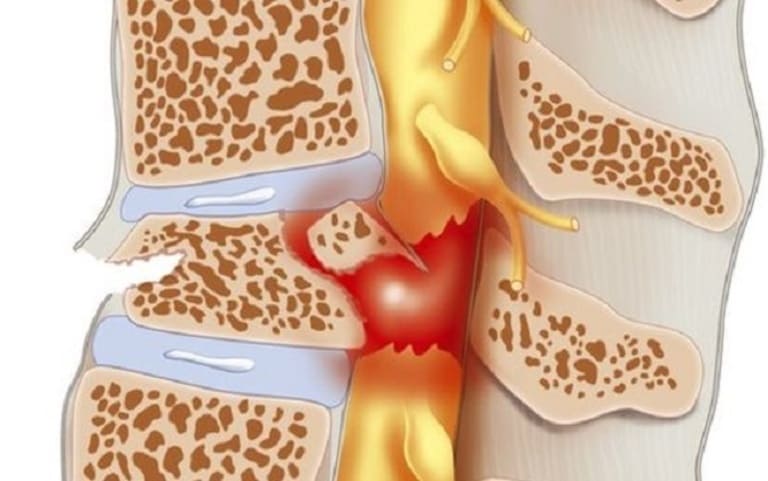
Biến chứng tổn thương tủy sống tiềm ẩn nhiều nguy cơ ảnh hưởng đến chức năng vận động của bệnh nhân. Biến chứng sau mổ thoát vị đĩa đệm này có tỷ lệ lớn xảy ra do sai sót của bác sĩ hoặc do các yếu tố nhiễm trùng lâu ngày tác động.
Ở mức độ tổn thương nghiêm trọng, bệnh nhân có thể bị giảm hoặc mất vận động chủ động hai chân. Tùy thuộc vào vị trí tổn thương mà các chi cũng bị ảnh hưởng vận động kéo theo. Người bệnh có thể nhận thấy các dấu hiệu tổn thương tủy nghiêm trọng như tình trạng co rút, co cứng, và nguy hiểm nhất là dấu hiệu teo cơ hay cứng khớp gây mất vận động vĩnh viễn.
Những tổn thương ở tủy sống thường đi kèm theo tổn thương hệ thần kinh cảm giác. Vì thế hệ lụy tiếp theo của tổn thương thủy là tình trạng bệnh nhân bị mất cảm giác phía dưới vùng tủy sống bị tổn thương. Người bệnh thậm chí không cảm nhận được cảm giác nóng, lạnh, tê, đau và không nhận thức được tình trạng nhiễm trùng xâm lấn cơ thể.
Bên cạnh đó bệnh nhân cũng có khả năng bị chứng rối loạn phản xạ hệ thần kinh thực vật. Đây là một dây thần kinh chi phối các hoạt động tự động, điều khiển thân nhiệt. Nếu có tổn thương tại khu vực này, bệnh nhân sẽ xuất hiện các dấu hiệu như rối loạn thân nhiệt, tăng tiết mồ hôi, hạ huyết áp tư thế, rối loạn đại tiểu tiện, rối loạn tiểu tiện…
Thoát vị đĩa đệm tái phát sau phẫu thuật
Do độ tuổi mắc bệnh thoát vị đĩa đệm rất đa dạng (từ 20 – 50) nên nhiều trường hợp sau phẫu thuật ở như những bệnh nhân trẻ tuổi có dấu hiệu tái phát. Đây không được xem là biến chứng sau phẫu thuật thoát vị đĩa đệm, tình trạng này xảy ra khi sau phẫu thuật người bệnh vẫn tiếp tục duy trì những thói quen xấu ảnh hưởng đến cột sống. Phổ biến ở những bệnh nhân trẻ tuổi, sau phẫu thuật 5 – 10 năm có hơn 4% trường hợp tái phát thoát vị hoặc mắc phải một bệnh lý nào đó liên quan đến cột sống.
Thực tế phương pháp phẫu thuật mặc dù có thể giúp người bệnh giảm đau, nhưng cấu trúc đĩa đệm vẫn không thể hồi phục hoàn toàn. Những trường hợp mắc bệnh lần hai thường xảy ra ở những bệnh nhân làm việc trong môi trường nặng nhọc, người mang vác nặng. Vì thế phương pháp điều trị này vẫn không thể loại trừ được bệnh hoàn toàn.
Liệt chi
Hiện tượng liệt chi là biến chứng sau mổ thoát vị đĩa đệm có tỷ lệ xảy ra khoảng 1 – 1,5% tất cả các trường hợp. Đây là biến chứng nguy hiểm và không có giải pháp điều trị triệt để giúp bệnh nhân lấy lại sinh hoạt và vận động ban đầu. Nguy cơ liệt chi thường xảy ra khi bệnh nhân có các biến chứng tổn thương tủy hoặc hệ thống thần khi chi phối vận động trước đó. Ngoài ra đây cũng có thể được xem là một tai biến hiếm gặp sau phẫu thuật xảy ra ở những bệnh nhân mắc bệnh huyết áp hoặc tim mạch.
Một số biến chứng sau phẫu thuật khác như tình trạng màng bao xơ hóa, ảnh hưởng từ thuốc gây tê, cơ và dây chằng yếu, xuất huyết,… đều có thể xử lý và không gây nguy hiểm nên người bệnh có thể yên tâm.
Từ những nguy cơ trên, có thể nhận thấy phương pháp mổ thoát vị đĩa đệm không phải là hình thức điều trị đảm bảo những kết quả mĩ mãn. Tuy nhiên vẫn có những trường hợp sau mổ, bệnh nhân hoàn toàn khỏe mạnh và đi lại bình thường. Những rủi ro xảy ra trong quá trình mổ sẽ được bác sĩ tiên lượng trước sau quá trình thăm khám ban đầu để đưa ra lời khuyên giúp bệnh nhân. Vì thế người bệnh có thể yên tâm tin tưởng vào đội ngũ bác sĩ trong quá trình điều trị bệnh.
Chăm sóc sau mổ thoát vị đĩa đệm phòng biến chứng
Để đề phòng biến chứng sau mổ thoát vị đĩa đệm, giai đoạn mới mổ bệnh nhân sẽ được theo dõi kỹ trong vòng 5 – 7 ngày tại bệnh viện. Ngoài việc tuân thủ theo hướng dẫn của bác sĩ về việc sử dụng thuốc, sau đây là những lưu ý đề phòng biến chứng xảy ra:
Chăm sóc tại bệnh viện

Người bệnh sau khi phẫu thuật cột sống cần hạn chế vận động trong 24h đầu tiên. Đối với những trường hợp bệnh nhân được dẫn lưu vết mổ, ống dẫn lưu sẽ được rút khỏi cơ thể sau 48h khi không còn dịch chảy ra qua đường ống dẫn lưu. Nếu qua thời gian này mà ống dẫn lưu vẫn tiếp tục có dịch thì bệnh nhân sẽ được theo dõi kỹ hơn trước những nguy cơ rò rỉ dịch tủy.
– Vệ sinh vết mổ: Bệnh nhân sẽ được thay băng vết mổ mỗi ngày 2 lần, vệ sinh vùng vết mổ và thay băng gạc sẽ được chuyên viên y tế thực hiện. Do mới mổ, trong những ngày đầu rất dễ bị nhiễm trùng nếu không thực hiện chăm sóc và vệ sinh vết mổ đúng cách. Những dấu hiệu nhiễm trùng ban đầu dễ nhận biết qua các dấu hiệu sau:
- Băng gạc thấm ướt dịch của vết mổ
- Có dấu hiệu tụ máu bên dưới vết mổ
- Vùng vết mổ sưng tấy và phù nề
- Nhiễm trùng khiến bệnh nhân rét run
- Mạch đập nhanh, kèm theo tình trạng đau đầu..
Nếu những triệu chứng nhiễm trùng kể trên được phát hiện sớm, người bệnh sẽ được cân nhắc điều trị bằng kháng sinh hoặc Corticoid khi cần thiết.
– Bụng trướng sau mổ: Sau khi mổ thoát vị đĩa đệm, người bệnh có thể bị trướng bụng, kèm theo cảm giác bụng tức và khó thở. Đây là dấu hiệu bình thường do khí CO2 còn dư lại trong khoang bụng. Để giảm cơn khó chịu, bệnh nhân dùng các đầu ngón tay ấn nhẹ và xoa bụng theo vòng tròn theo chiều kim đồng hồ. Trong thời gian này người bệnh nên hạn chế ăn uống cho đến khi được sự cho phép của bác sĩ.
– Giảm đau sau mổ: Tình trạng vết mổ còn đau sẽ diễn ta trong 24h đến 48h sau phẫu thuật. Tuy nhiên trong thời gian này do còn tác dụng của thuốc giảm đau nên cơn đau không đến mức nghiêm trọng. Liều lượng thuốc giảm đau sẽ được giảm bớt sau từng ngày. Cho đến khi bệnh nhân xuất viện sẽ sử dụng thuốc giảm đau dạng uống khi thật sự cần thiết.

– Ăn uống và dinh dưỡng sau mổ: Bệnh nhân không được ăn bất kỳ thực phẩm nào khi chưa được sự cho phép của bác sĩ. Trong 3 ngày đầu sau mổ bệnh nhân sẽ được khuyến khích ăn cháo lỏng hoặc chỉ uống sữa, cho đến khi trung thiện được thì trước đó bệnh nhân chỉ được uống nước. Bệnh nhân sau khi đã ăn được sẽ được khuyến khích bổ sung ăn đủ chất và không ăn kiêng.
– Vận động sau mổ: Sau khi mổ 2 ngày đầu tiên bệnh nhân cần kiêng toàn bộ vận động. Trong những ngày sau đó bạn sẽ được khuyến khích tự ngồi dậy hoặc đi vệ sinh để tránh tình trạng dính vết mổ, đồng thời kích thích máu lưu thông để vết mổ nhanh lành hơn. Trong vòng 2 -tuần sau bệnh nhân có thể đi lại bình thường. Đối với các ca phẫu thuật phức tạp hơn hoặc phải tạo hình đốt sống thì bệnh nhân sẽ phải tuân thủ thời gian nghỉ dưỡng quy định của bác sĩ.
Chăm sóc tại nhà
Sau thời gian theo dõi tại bệnh viện, nếu bệnh nhân không có dấu hiệu nhiễm trùng hay nguy cơ biến chứng sau mổ thoát vị đĩa đệm sẽ được xuất viện để chăm sóc tại nhà. Thời gian này người bệnh cần theo dõi chặt chẽ những biểu hiện của cơ thể:
– Về sinh hoạt, vận động: Hạn chế vận động mạnh trong những hoạt động thường ngày, người bệnh tuyệt đối không được mang vác nặng, không ngồi xe máy hoặc làm việc có tính dằn xóc, không tập thể dục hay khom người. Ngoài ra không quan hệ tình dục trong tối thiểu 1 tháng sau khi phẫu thuật.
– Bổ sung dinh dưỡng: Ưu tiên nhóm thực phẩm dễ tiêu hóa và bổ sung đạm đầy đủ để hỗ trợ cơ thể tạo máu nhanh làm lành vết thương. Người bệnh cũng nên tăng cường nhóm thực phẩm giàu vitamin C, D, E và đặc biệt là các món ăn giàu canxi. Không nên dùng những thực phẩm có thể làm kích thích sẹo lồi cho vết mổ (hair sản, rau muống, nếp, thịt gà, trứng…). Ngoài ra cũng nên hạn chế ăn thịt đỏ và thực phẩm chứa nhiều đường.
– Uống đủ nước: Do tác dụng của các loại thuốc kháng sinh và giảm đau mà bạn có thể bị táo bón nghiêm trọng. Để khắc phục tình trạng này, cách đơn giản là uống đủ nước. Ngoài nước lọc thì người bệnh cũng có thể uống nước trái cây hoặc sữa để tăng cường bổ sung vitamin, canxi và vitamin D.
–Tập thể dục khi bạn thấy khỏe: Để phòng tránh biến chứng sau mổ thoát vị đĩa đệm, việc tập luyện thể thao rất quan trọng. Những bài tập vận động phù hợp với sức khỏe sẽ hạn chế được nguy cơ tái phát bệnh trong tương lai. Tuy nhiên vận động nặng không thật sự phù hợp với người đã từng phẫu thuật. Tham khảo phương pháp tập luyện phù hợp theo lời khuyên chuyên gia của bạn.
– Thay đổi tư thế làm việc: Bệnh thoát vị đĩa đệm hoàn toàn có khả năng tái phát khi bạn vẫn tiếp tục duy trì thói quen ngồi làm việc không đúng tư thế. Người bệnh nên lưu ý ngồi đúng theo chiều thẳng đứng của đường cong sinh lý cột sống, sau khi điều trị bạn cũng không nên làm việc quá sức.
– Thăm khám và tái khám định kỳ: Sau khi phẫu thuật, người bệnh cần tuân thủ các lịch hẹn của bác sĩ trong nhiều lần tái khám sau. Do căn bệnh này hoàn toàn có thể tái phát nên việc thăm khám sẽ giúp phòng tránh sớm nguy cơ tái bệnh xảy ra.
Bài viết đã thông tin cụ thể về các biến chứng sau mổ thoát vị đĩa đệm có thể gặp. Người bệnh cần lưu ý sau khi phẫu thuật nên tuân thủ chính xác những điều được bác sĩ chỉ dẫn. Khả năng hồi phục sau khi phẫu thuật sẽ phụ thuộc phần lớn vào quy trình chăm sóc về sau nên người bệnh tuyệt đối không được phép lơ là.





